Анемия у детей Лечение Профилактика
Анемия у детей в большинстве случаев оказывается железодефицитной и обуславливается дефицитом железа в организме, возникающим ввиду нарушений его поступления с пищей, усвоения в кишечнике или излишних потерь.
Возникновению анемии, в большинстве случаев, предшествует возникновение скрытого недостатка железа, который рассматривается как функциональное нарушение и выражается уменьшением резервного запаса железа в организме и понижением его уровня в тканях, при этом – отсутствием анемии.
Главная причина железодефицитной анемии, по ВОЗ – это несбалансированная диета, бедная железом. Значительно реже железодефицитная анемия у детишек развивается из-за различных кровотечений, (такая анемия называется – хроническая постгеморрагическая, или из-за глистных инвазий (в регионах с низкой культурой).
Железодефицитная анемия у детей Основные причины
- Недостаток железа в организме ребеночка при его рождении.
- Недостаток железа ввиду несбалансированной диеты.
- Увеличение потребности организма ребеночка в железе из-за активного роста.
- Потеря железа организмом, превышающая физиологическую потерю.
К алиментарно-зависимым факторам анемии у детей можно отнести
- Недостаток железа в употребляемой пище.
- Пониженная всасываемость железа в ЖКТ.
- У детишек до года причиной анемии может быть возрастание потерь железа ввиду мелких кровотечений в ЖКТ, вызванных преждевременным прикормом детей кефиром и коровьим молоком.
Причины анемии у подростков
У подростков мужского пола причиной анемии- могут быть разные болезни ЖКТ: язвенное кровотечение, полипоз, ангиоматоз или опухоль ЖКТ, неспецифический язвенный колит, Меккелев дивертикул, кровотечения из геморроидальных вен.
У девочек-подростков и девушек главной причиной постгеморрагической ЖДА являются маточные кровотечения, а болезни ЖКТ отодвигаются на второй план. Половые различия следует учесть при определении причин ЖДА.
Железодефицитная анемия у детей диагностические критерии
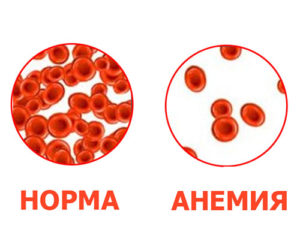 В общих анализах крови, которые проводятся вручную, главными показателями для постановки диагноза железо-дефицитная анемия считаются
В общих анализах крови, которые проводятся вручную, главными показателями для постановки диагноза железо-дефицитная анемия считаются
- Уменьшение уровня гемоглобина – Hb (ниже 110 г/л).
- Небольшое понижение числа эритроцитов (меньше 3,8 × 1012/л).
- Уменьшение цветового показателя (меньше 0,85).
- Возрастание скорости оседания эритроцитов (СОЭ, больше 10-12 мм/ч).
- Пониженное или нормальное число ретикулоцитов (10-20‰).
- Кроме этого, лаборант отмечает морфологические особенности эритроцитов – пойкилоцитоз и анизоцитоз.
В общих анализах крови, проводимых с помощью автоматического анализатора крови, кроме изменения указанных выше показателей, меняется серия эритроцитарных индексов.
-
Уменьшается средний объем эритроцита (mean corpuscular volume – MCV, меньше 80 фл),
-
Среднее содержание Hb в эритроците (mean corpuscular hemoglobin – MCH, меньше 26 пг),
-
Средний уровень Hb в эритроците (mean corpuscular hemoglobin concentration – MCHC, меньше 320 г/л),
-
Увеличивается степень анизоцитоза эритроцитов (red cell distribution width – RDW, больше 14%).
В биохимических анализах крови обращают внимание на
-
Понижение количества железа в сыворотке крови – СЖ (меньше 12,5 мкмоль/л).
-
Возрастание общей железосвязывающей способности сыворотки – ОЖСС (больше 69 мкмоль/л).
-
Уменьшение процента насыщения трансферрина железом – НТЖ (менее 17%).
-
Понижение количества сывороточного ферритина СФ (меньше 30 нг/мл или мкг/л).
-
Сейчас стало возможным определять растворимые трансферриновые рецепторы, концентрация их при дефиците железа возрастает (более 2,9 мкг/мл).
Железодефицитная анемия у детей Лечение
Цели лечения ЖДА
- Устранить причину, вызвавшую болезнь (скорректировать питание, выявить и устранить источник кровопотери).
- Возместить недостающее железо организму.
Железодефицитная анемия у детей Принципы лечения
- Назначаются железосодержащие лекарства, т.к. возмещение недостатка железа в организме другими методами невозможно.
- Используются в первую очередь железосодержащие лекарства для внутреннего применения.
- Дозы железосодержащих лекарств подбираются индивидуально с учетом возраста больного, его массы и плана лечения.
- Продолжительность лечения должна быть при анемиях первой (легкой) ст. – 3 мес, при анемиях второй (средней) ст. 4,5 мес, и при анемиях третьей (тяжёлой) степени – полгода.
- В процессе лечения должны восполниться резервы железа в депо, что можно определить по нормализации уровня сывороточного ферритина.
- Необходим обязательный контроль эффективности лечения железосодержащими лекарствами.
В РФ терапию ЖДА проводят по Протоколу “Железодефицитная анемия” утвержденному МЗ России от 22.10.2004г.
В терапии ЖДА у детишек есть особенности, которые учитываются в терапевтических протоколах. Например, назначение детям до 3х лет солевых железосодержащих лекарств в дозировках 5-8 мг/кг веса в день, как это рекомендует протокол, приводит к токсическим явлениям у некоторых детей. Поэтому, детям до 3х лет рекомендуемая ежедневная дозировка железосодержащих лекарств 3 мг/кг, детишкам после 3х лет — 5 мг/кг.
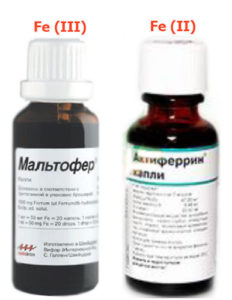 Железодефицитная анемия у детей Лекарства для приёма внутрь
Железодефицитная анемия у детей Лекарства для приёма внутрь
Железосодержащие лекарства для терапии ЖДА можно условно подразделить на ионные-солевые (двухвалентные) и лекарства на основе гидроксид полимальтозного комплекса (трёхвалентные).
К препаратам 2х валентного железа относятся актиферрин, сорбифер, ферроплекс, фенюльс.
К препаратам 3х валентного железа на основе гидроксид полимальтозного комплекса относятся: мальтофер, феррум-лек, железо полимальтозное, ферри.
Современные научные исследования доказывают, что эффект от препаратов 2х и 3х валентоного железа в лечении ЖДА одинаков.
В процессе терапии ЖДА препаратами 2х валентного железа бывают побочные эффекты
- Частые передозировки и иногда отравления лекарством из-за неконтролируемости организмом пассивного всасывания железа.
- Вступление в реакцию с прочими лекарствами и едой.
- Характерный привкус металла во рту после приёма лекарства.
- Коричневая или фиолетовая окраска десен и эмали зубов, как правило проходящая со временем, в редких случаях стойкая.
- Высокий процент отказов родителей от лечения (до трети приступивших к лечению).
Большей части побочных эффектов нет у препаратов трёхвалентного железа на основе гидроксид полимальтозного комплекса
- Они безопасны.
- Риск передозировок, интоксикаций, отравлений отсутствует.
- Не дают окрашивания десен и зубов.
- Не имеют металлического привкуса.
- Хорошо переносятся.
- Не вступают во взаимодействие с прочими лекарствами и продуктами.
- Обладают антиоксидантными свойствами.
- Пациенты реже отказываются от лечения.
Железодефицитная анемия у детей Лекарства для парентерального применения
Парентеральные (внутривенные и внутримышечные) железосодержащие лекарства применяются тогда, когда есть противопоказания к назначению железосодержащих лекарств для внутреннего приема или они не дают эффекта.
Парентеральные железосодержащие лекарства нужны при
- Тяжелых формах ЖДА (на сегодняшний день они встречаются редко, менее чем у 3% больных анемией).
- Аллергии на пероральные железосодержащие лекарства.
- Неэффективности железосодержащих лекарств для приема внутрь.
- Наличии у детей язвы желудка или 12-перстной кишки или операций на ЖКТ в прошлом.
- Хронические болезни кишечника у пациента (болезнь Крона язвенный колит).
- Хронические болезни почек (в преддиализный и диализный периоды) если они отягощаются анемией.
- Наличие противопоказаний к переливанию эритроцитной массы.
- Наличие необходимости скорого насыщения организма железом.
Внутримышечно или внутривенно препараты железа, как правило делают, 1-3 раза в неделю. При терапии парентеральными железосодержащими лекарствами нельзя превышать общий дефицит железа, который можно рассчитать по формуле Ганзони.
Общий дефицит железа, мг = Масса тела больного, кг × (Hb (норма), г/л – Hb больного, г/л) × 0,24 + Депо железа, мг.
Коэффициент 0,24 = 0,0034 × 0,07 × 1000:
содержание железа в Hb – приблизительно 0,34%;
объем крови – 7% массы тела;
1000 – перевод граммов в миллиграммы.
Депо железа у пациентов с массой тела:
менее 35 кг – 15 мг/кг, целевая концентрация Hb – 130 г/л;
более 35 кг – 500 мг, целевая концентрация Hb – 150 г/л.
В этой формуле учитывается железо в депо, которое составляет более трети общего количества железа в организме. Понижение резервов железа в депо можно определить по количеству сывороточного ферритина.
Возможны побочные эффекты при введении железа парентерально местные (жжение, зуд) и общие (аллергические). При парентеральном введении железа требуется наблюдение за больным, применение тестовой дозы лекарства до начала терапии, точный расчет дозы лекарства.
Чтобы лечение парентеральными железосодержащими препаратами стало безопасным и эффективным для ребенка следует выполнять следующие принципы лечения
- Применять современные парентеральные железосодержащие лекарства с низкой токсичностью, без возможных анафилактических реакций, представляющих угрозу для жизни ребеночка.
- Определить общий дефицит железа в организме ребенка до начала лечения.
- Прекратить терапию после того, как общий дефицит железа в организме восполнится, для того чтобы избежать перенасыщения железом опасного для ребенка.
- Соблюдать технику внутримышечных инъекций и внутривенных инфузий железосодержащих лекарств.
- Строго соблюдать инструкцию к парентеральным препаратам железа, если рекомендуется ввести пробную дозу до начала терапии.
- Терапию следует проводить в интервале безопасных доз, т. к. побочные эффекты парентеральных железосодержащих лекарств дозозависимы.
Критерии эффективности терапии ЖДА препаратами железа
- Ретикулоцитарная реакция: к концу первой, началу второй недели с начала терапии железосодержащими лекарствами число ретикулоцитов увеличивается на 2-3% или 20-30‰ если сравнивать с их числом до лечения.
- Увеличение уровня Hb к концу месяца терапии на 10 г/л и гематокрита на 3% если сравнивать с начальными цифрами до лечения.
- Купирование проявлений анемии через 1-1,5 мес с начала лечения.
- Восполнение дефицита железа в тканях в депо через 3-6 мес с начала терапии, что можно определить по нормализации уровня СФ (более 30 нг/мл).
Причины неэффективности терапии железодефицитной анемии препаратами железа
- Неправильная постановка диагноза железодефицитная анемия у детей.
- Неадекватная доза железосодержащих лекарств.
- Недостаточная продолжительность терапии ЖДА.
- Невыполнение назначений врача родителями ребенка.
- Наличие у ребенка трудностей всасывания железа в ЖКТ.
- Непереносимость ребенком выбранного лекарства.
Если диагноз ЖДА поставлен верно, то эффект от терапии препаратами железа обязательно будет. Если нет ретикулоцитарной реакции, которая характеризует первый эффект от лечения, и нет возрастания уровня Hb на 10 г/л и гематокрита на 3% после месяца терапии, то нужно прекратить прием лекарств и обдумать диагноз, т. к., существует вероятность, что у ребенка – не ЖДА.
Устойчивость ЖДА к терапии железосодержащими лекарствами часто вызвана неправильно подобранной дозой или анемия не имеет ничего общего с недостатком железа.
Недавно описана новая форма ЖДА, называемая железорефрактерной (iron-refractory iron deficiency anemia – IRIDA). Она наследуется по аутосомно-рецессивному типу. Терапия IRIDA железосодержащими лекарствами для приёма внутрь неэффективна, некоторый эффект получается при использовании парентеральных железосодержащих лекарств.
Переливание эритроцитной массы при ЖДА
При ЖДА, в большинстве случаев, нет показаний для переливаний эритроцитной массы. Даже в тяжелых случаях, ЖДА успешно лечится пероральными, внутримышечными или внутривенными железосодержащими лекарствами. Риски от переливания эритроцитной массы для борьбы с ЖДА значительно превышает пользу от него.
Анемия у детей Профилактика недостатка железа в организме
 Проблемы недостатка железа – это проблемы питания. Поэтому, в первую очередь, профилактика ЖДА – это сбалансированная диета человека любого возраста.
Проблемы недостатка железа – это проблемы питания. Поэтому, в первую очередь, профилактика ЖДА – это сбалансированная диета человека любого возраста.
Ежесуточные потребности взрослого в железе – 1-2 мг, ребеночка – 0,5-1,2 мг. Стандартный суточный рацион питания содержит от 5 до 15 мг железа. В ЖКТ усваивается 10-15% железа из пищи.
Главные пищевые источники железа – это продукты, содержащие гемовое железо: мясо (говядина, баранина, курятина), рыба, творог. Важнее не содержание железа в продукте, а его биодоступность. Негемовое железо, из растительных продуктов: овощей, фруктов, злаков обладает низкой биодоступностью, т.е. из этих продуктов железо хуже всасывается.
Для всасывания железа нужны некоторые условия: аскорбиновая кислота улучшает всасываемость железа, а танин, имеющийся в чае, или фитаты, которые есть в некоторых продуктах, уменьшают её. При ЖДА усвоение железа в 12-перстной кишке значительно увеличивается.
Железодефицитная анемия у детей Профилактика
Для профилактики ЖДА американская академия педиатрии рекомендует следующее
- Здоровые доношенные детишки до 4х месяцев обладают достаточными резервами железа в организме.
- После 4х месяцев, если ребеночек вскармливается только грудью, ему необходимы препараты железа в дозировке 1 мг/кг в день, из-за малого содержания железа в материнском молоке – до введения прикорма.
- Для детишек на смешанном вскармливании – рекомендации аналогичны.
- Детишки, вскармливающиеся адаптированными молочными смесями получают с пищей достаточно железа и дополнительного назначения им железосодержащих лекарств не требуется.
- Цельное коровье молоко не рекомендуется давать детишкам до года.
- Детишкам от 6-12 мес требуется 11 мг железа ежедневно, его они должны получить с питанием. В прикорм нужно включать красное мясо и овощи богатые железом.
- Дети 1-3 лет нуждаются в 7 мг железа в день, в их рационе обязательно должно быть красное мясо, овощи, богатые железом и фрукты, богатые аскорбиновой кислотой.
- Все дети, родившиеся до срока, находящиеся на грудном или смешанном вскармливании, требуют назначения им железосодержащих лекарств в дозах не меньше 2 мг/ кг в день с 1 месяца жизни до введения прикорма.
- А недоношенных и маловесных детишек, вскармливающихся искусственно нужно кормить обогащенными железом молочными смесями.
Группы риска по ЖДА (Педиатрическая академия США)
- Дети из социально-неблагополучных семей, семей с низким доходом.
- Недоношенные дети или дети с низким весом при рождении.
- Дети, которых кормят только грудью после 4-месячного возраста без прикорма или приема ребенком препаратов железа.
- Дети, которых кормят до года цельным коровьим молоком или пищей бедной железом.
Дополнительные факторы риска
- Недостаточность питания, задержка роста и веса.
- Увеличенные потребности в железе, обусловленные состоянием организма.
Железодефицитная анемия у детей Диспансерное наблюдение
Диспансерное наблюдение за детьми и подростками с ЖДА осуществляется в нашей стране на протяжении 1-го года со дня постановки диагноза.
Проводится контроль самочувствия и общего состояния ребенка. Общий анализ крови контролируется ежемесячно, после нормализации показателей – 1 раз в 3 месяца. Перед снятием ребена с диспансерного учета назначают общий анализ крови, который должен быть нормальным
Вакцинация
Проф. прививки деткам с ЖДА разрешены. Для их проведения не требуется нормализация уровня Hb. Проф прививки детей с нетяжелыми анемиями проводятся по календарю т.к. число иммунных клеток у таких детей достаточное.
Это всё про анемия у детей. Желаю Вам здоровья!

3 комментария: Анемия у детей Лечение Профилактика